به گزارش سلامت نیوز به نقل از اگزما، اگزما یک بیماری التهابی پوستی است که باعث خارش، خشکی پوست، بثورات پوستی، لکه های پوسته پوسته، تاول و عفونت های پوستی می شود. خارش پوست شایع ترین علامت اگزما است. هفت نوع مختلف اگزما وجود دارد: درماتیت آتوپیک، درماتیت تماسی، اگزمای دیسیدروتیک، اگزمای نومولار، درماتیت سبورئیک و درماتیت استاز.
درماتیت آتوپیک شایع ترین نوع اگزما است. اگزما اصطلاح گسترده ای است که متخصصان مراقبت های بهداشتی برای توصیف یک گروه کلی از شرایط استفاده می کنند که ممکن است باعث قرمزی، خشکی، خارش و پوسته پوسته شدن پوست شود و در موارد شدید ممکن است خونریزی کند و پوسته پوسته شود و باعث ناراحتی زیادی برای فرد مبتلا شود. گاهی احتمال عفونی شدن پوست نیز وجود دارد. علائم این عارضه می تواند تشدید شود و بدون هیچ دلیل مشخصی دوباره فروکش کند.
اگرچه اگزما در تمام سنین تأثیر می گذارد، اما معمولاً در اوایل کودکی (در نوزادان بین دو تا شش ماهگی) ظاهر می شود و در حدود شش سالگی ناپدید می شود. در واقع، بیش از نیمی از مبتلایان به اگزما در 12 ماه اول زندگی خود علائمی را نشان می دهند و 20 درصد از افراد قبل از سن 5 سالگی به اگزما مبتلا می شوند.
علائم این بیماری در اکثر کودکان از بین می رود، اما درصد کمی ممکن است اگزمای شدید را در بزرگسالی تجربه کنند. این عارضه نه تنها بر فرد مبتلا بلکه بر خانواده و دوستان وی نیز تأثیر می گذارد. درمان اگزمای بزرگسالان اغلب بسیار دشوار است و ممکن است توسط عوامل دیگری مانند داروها ایجاد شود.
چه چیزی باعث اگزما می شود؟
علت دقیق اگزما ناشناخته است؛ به نظر می رسد که با محرک های داخلی و خارجی زیر مرتبط باشد:
محرک داخلی
- سابقه خانوادگی اگزما، آسم یا تب یونجه: اگر پدر و مادر هر دو مبتلا به اگزما باشند، تا 80 درصد احتمال دارد که فرزندانشان نیز به اگزما مبتلا شوند.
- برخی از غذاها و الکل: لبنیات و محصولات گندم، مرکبات، تخم مرغ، آجیل، غذاهای دریایی، افزودنی های شیمیایی مواد غذایی، نگهدارنده ها و رنگ ها
خارجی
- عوامل تحریک کننده: دود تنباکو، مواد شیمیایی، آب و هوا (شرایط گرم و مرطوب یا سرد و خشک) و تهویه مطبوع یا گرمای بیش از حد
- آلرژن ها: کنه های گرد و غبار خانگی، کپک ها، علف ها، گرده های گیاهان، غذاها، حیوانات خانگی و لباس، صابون، شامپو و مواد شوینده
علائم اگزما چیست؟
- خارش پوست متوسط تا شدید
- راش، پوست خشک، قرمز، لکه دار یا ترک خورده. معمولا در صورت، دست ها، گردن، آرنج داخلی، پشت زانو و مچ پا ظاهر می شود، اما می تواند در هر قسمت از بدن ظاهر شود.
- ترشح از پوست
- پوست خشن و ضخیم
اگزما چگونه بر افراد تأثیر می گذارد؟
اگرچه اگزما به خودی خود یک بیماری تهدید کننده زندگی نیست، اما مطمئناً می تواند تأثیر ناتوان کننده ای بر بیمار، مراقبان و کیفیت زندگی خانواده وی داشته باشد. خارش شبانه می تواند باعث بی خوابی شبانه شود و فشار قابل توجهی بر روابط وارد کند. "تشدید علائم" اگزما اغلب می تواند منجر به غیبت از محل کار، مدرسه، فعالیت های شخصی و مسئولیت ها شود. برای برخی از مبتلایان شدید، ممکن است به معنای بستری شدن در بیمارستان و درمان های پرهزینه نیز باشد.
آیا درمانی برای اگزما وجود دارد؟
اگرچه هیچ درمان شناخته شده ای برای اگزما وجود ندارد و می تواند یک بیماری مادام العمر باشد، درمان می تواند علائم را کنترل کند.
چگونه اگزما را تشخیص می دهید؟
فقط یک پزشک یا متخصص پوست، می تواند به طور رسمی اگزما را تشخیص دهد؛ تشخیص دقیق نیاز به معاینه کامل پوست، تاریخچه پزشکی کامل و وجود بثورات مزمن عود کننده همراه با خارش شدید دارد که با اگزما همخوانی دارد. خارش سرنخ مهمی برای تشخیص اگزما است. اگر خارش وجود نداشته باشد، احتمال دارد که مشکل اگزما نباشد.
در حالی که هیچ آزمایشی برای تعیین اینکه آیا یک فرد مبتلا به اگزما است وجود ندارد، ممکن است آزمایشاتی برای رد احتمالات دیگر انجام شود.
راه های درمان اگزما چیست؟
هدف از درمان اگزما، التیام پوست و پیشگیری و به حداقل رساندن تشدید علائم پوست است. این کار را می توان با استفاده از مرطوب کننده انجام داد تا از ترک خوردن یا خارش پوست جلوگیری کرده و باعث تسکین آن شود. پوست مرطوب نیز به جلوگیری از میکروب هایی که باعث عفونت می شوند کمک می کند.
درمان همچنین ممکن است شامل موارد زیر باشد:
- کورتیکواستروئیدهای موضعی که به کاهش التهاب و خارش کمک می کنند. این رایج ترین شکل درمان اگزما است. اکثر کورتیکواستروئیدهای موضعی با نسخه در دسترس هستند. با این حال، برخی از آنها با قدرت خفیف تر در داروخانه موجود است.
- آنتی هیستامین های آرام بخش که باعث خوابیدن و کاهش خارش می شوند.
- بانداژی که پوست را تسکین می دهد، خارش را کاهش می دهد و به بهبود ضایعات کمک می کند.
- آنتی بیوتیک هایی که عفونت های ثانویه را درمان می کنند.
- آزمایش آلرژی که ممکن است به تعیین عوامل محرک کمک کند.
- متخصص تغذیه برای کمک به رژیم غذایی
- پروبیوتیک ها: نشان داده شده است که محصولات تخصصی در طی آزمایشات به طور قابل توجهی پوست را بهبود می بخشند.
- موارد شدیدتر اگزما ممکن است با کورتیکواستروئیدهای خوراکی، سرکوبکنندههای ایمنی سیستمیک و فتوتراپی درمان شوند.
مهم است که قبل از استفاده از هر دارویی به دنبال مشاوره پزشکی حرفه ای باشید.
عوارض مرتبط با اگزما چیست؟
از آنجایی که پوستی که دچار اگزما شده است اغلب خشک شده و ترک میخورد، فرد مبتلا را در معرض خطر ابتلا به عفونت های پوستی قرار می دهد. در اولین نشانه هر عفونت باید به دنبال مشاوره پزشکی حرفه ای باشید. همچنین یک فرد مبتلا به اگزما در معرض خطر ابتلا به تبخال نوع 1 (زخم سرد) است که می تواند در ناحیه وسیعی از پوست پخش شود و گهگاه خطرناک باشد.
افراد مبتلا همچنین در معرض خطر ابتلا به یک عفونت پوستی گسترده به نام ایمپتیگو هستند. به منظور جلوگیری از هر گونه عارضه مرتبط با واکسیناسیون، بیماری باید با یک متخصص پزشکی مشورت شود. با این حال، واکسیناسیون های عادی دوران کودکی به طور کلی هیچ خطری برای مبتلایان به اگزما ندارد.
بررسی 25 ساله انجمن اگزما استرالیا EAA مطالعه ای را در طول 25 سال انجام داد و داده ها را در موارد زیر جمع آوری کرد:
- سابقه خانوادگی
- متخصصان پزشکی
- کرم های کورتیکواستروئیدی
- سرکوب کننده های ایمنی
- آنتی بیوتیک ها
- آنتی هیستامین ها
- رویه های پزشکی
- پانسمان مرطوب
- کرم های قارچی
- محصولات بهداشتی روزانه
- مرطوب کننده ها
- رژیم غذایی
- حیوانات خانگی
این سیاست انجمن اگزما استرالیا نیست که محصول یا درمانی را توصیه یا تأیید کند.
بخشی از نقش انجمن ارائه اطلاعات در مورد طیف گسترده ای از محصولات و درمان ها است تا افراد درگیر با اگزما را تا حد امکان از همه گزینه های موجود آگاه کند. برای مشاوره پزشکی، با متخصص سلامت خود مشورت کنید.
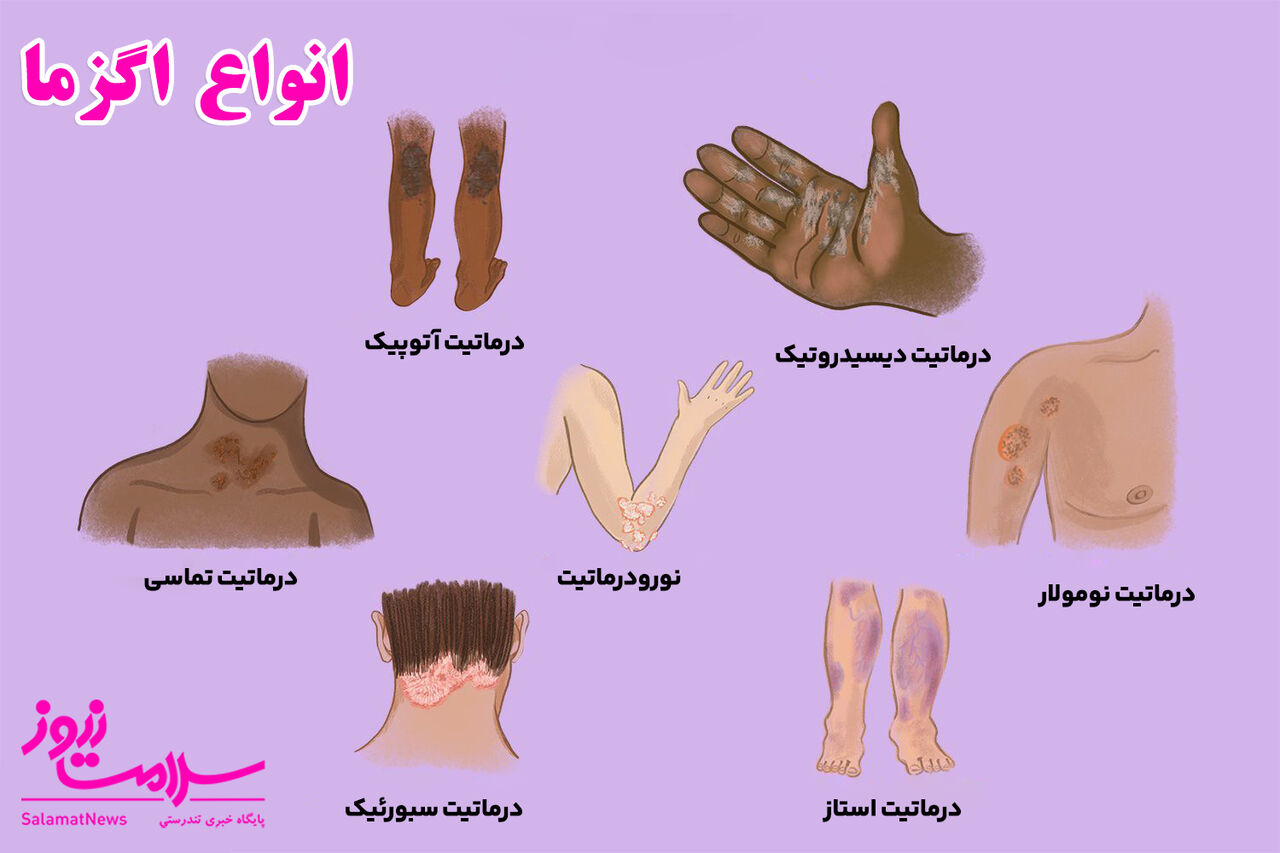
انواع اگزما
به گزارش سلامت نیوز به نقل از وری ول هلث، انواع اگزما باعث خشکی، خارش و التهاب پوست می شود. درماتیت آتوپیک شایع ترین نوع اگزما است. معمولاً باعث ایجاد بثورات قرمز در چینهای آرنج و زانو میشود. نوع دیگری از اگزما به نام درماتیت تماسی زمانی رخ می دهد که شما با یک ماده حساسیت زا در تماس باشید. درماتیت دیسیدروتیک، نورودرماتیت، درماتیت نومولار، درماتیت سبورئیک و درماتیت استاز نیز از انواع اگزما هستند.
درماتیت آتوپیک
درماتیت آتوپیک شایع ترین شکل اگزما است. معمولا در دوران کودکی شروع می شود.
علائم و نشانه های درماتیت آتوپیک
درماتیت آتوپیک اغلب باعث ایجاد بثورات قرمز در چین های آرنج و زانو می شود. همچنین نوزادان اغلب دچار درماتیت آتوپیک در پوست سر و گونه ها می شوند.
درماتیت آتوپیک در میان افرادی که سابقه شخصی یا خانوادگی تب یونجه یا آسم دارند شایع است زیرا این بیماری ها معمولاً با هم بروز می کنند. نواحی آسیبدیده پوست ممکن است تیرهتر شوند و برجستگیهای کوچکی ایجاد کنند که در صورت خراشیدگی و ترک خوردن پوست ممکن است عفونی شوند.
تشخیص، پیشگیری و درمان درماتیت آتوپیک
درماتیت آتوپیک توسط متخصص پوست بر اساس سابقه خانوادگی و ظاهر فیزیکی پوست شما تشخیص داده می شود. بیوپسی پوست نیز ممکن است به تایید تشخیص کمک کند.
درماتیت آتوپیک قابل درمان نیست، اما درمان می تواند به کاهش علائم کمک کند. درمان شامل مرطوب کردن پوست، مدیریت استرس، و اجتناب از محرک هایی مانند محصولات پوستی تحریک کننده، لباس های تحریک کننده، دمای شدید و محصولات معطر است. درمان موضعی با استروئیدها، پماد کریزابورول، کرم پیمکرولیموس می تواند به کاهش درد، قرمزی و خارش کمک کند.
برای درماتیت آتوپیک که به درمانهای دیگر پاسخ نمیدهد، فتوتراپی یا داروهای بیولوژیک مانند Dupixent (dupilumab) یا Adbry (tralokinumab-Idrm) ممکن است توصیه شود. فتوتراپی شامل قرار دادن نواحی آسیب دیده در معرض اشعه ماوراء بنفش (UV) دو تا سه بار در هفته برای بهبود پوست است.
Dupilumab و tralokinumab-Idrm آنتی بادی های مونوکلونال هستند که در بدن برای سرکوب التهاب و کمک به بهبود قرمزی و خارش کار می کنند.
بیشتر بدانید: راه های پیشگیری و درمان اگزما
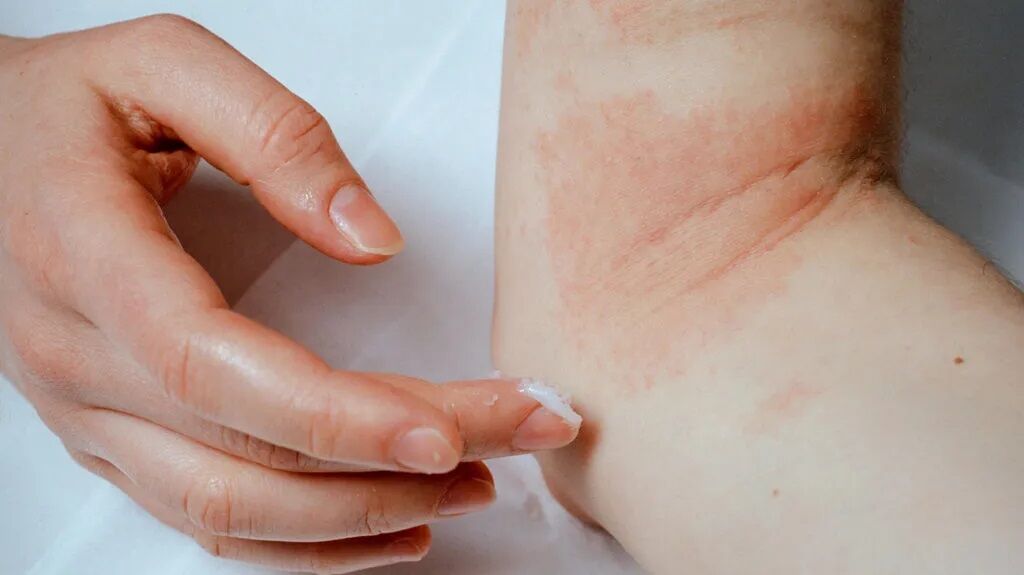
درماتیت تماسی
درماتیت تماسی زمانی رخ می دهد که پوست شما با یک ماده تحریک کننده تماس پیدا کند. دو شکل درماتیت تماسی، درماتیت تماسی تحریک کننده و درماتیت تماسی آلرژیک است.
- درماتیت تماسی تحریک کننده: از قرار گرفتن مستقیم پوست در معرض یک ماده شیمیایی تحریک کننده رخ می دهد.
- درماتیت تماسی آلرژیک: زمانی اتفاق میافتد که بدن شما پاسخ سیستم ایمنی را آغاز میکند و در پاسخ به مواد خاصی که با پوست شما در تماس است، واکنش آلرژیک ایجاد میکند.
اوروشیول، ماده ای که به طور طبیعی در شیره و روغن گیاهان Rhus مانند پیچک سمی، بلوط سمی و سماق سمی یافت می شود، یکی از شایع ترین علل درماتیت تماسی است. باعث ایجاد رگه های قرمز با برجستگی های برجسته می شود. سایر محرک های رایج عبارتند از عطرها و فلزاتی مانند نیکل که در جواهرات و سگک کمربند یافت می شود.
علائم و نشانه های درماتیت تماسی
درماتیت تماسی تحریک کننده معمولاً باعث سوزش و درد در ناحیه در معرض آن می شود. خارش علامت اصلی درماتیت تماسی آلرژیک است. درماتیت تماسی تحریککننده معمولاً باعث خشکی و ترک پوست میشود، در حالی که درماتیت تماسی آلرژیک میتواند تاولهای پر از مایع ایجاد کند.
تشخیص، پیشگیری و درمان درماتیت تماسی
درماتیت تماسی را می توان بر اساس ظاهر فیزیکی پوست و علائم گزارش شده توسط یک پزشک مراقبت های اولیه یا متخصص پوست تشخیص داد.بهترین راه برای جلوگیری از درماتیت تماسی تحریکی این است که:
- از قرار گرفتن در معرض مواد شیمیایی سنگین خودداری کنید.
- در صورت امکان از دستکش استفاده کنید.
- در صورت تماس پوست با مواد شیمیایی تحریک کننده، فوراً پوست خود را بشویید.
- برای تسکین علائم، کمپرس خنک و لوسیون کالامین را روی ناحیه آسیب دیده بمالید.
اگر مشکوک هستید که ممکن است به یک ماده خاص آلرژی داشته باشید، پزشک میتواند تست چسب پوستی را انجام دهد، جایی که تکههایی که حاوی مقادیر کمی از آلرژنهای رایج هستند روی سطح پوست شما اعمال میشود. این تکه ها معمولاً روی پشت یا بازو اعمال می شوند و به مدت 48 ساعت در جای خود باقی می مانند.
در این مدت باید از حمام کردن، دوش گرفتن، شنا کردن و فعالیت هایی که باعث تعریق زیاد می شود خودداری کنید. پوست تحریک شده در محل استفاده ممکن است نشان دهنده حساسیت به ماده خاصی باشد که باید از تماس با آن اجتناب کنید.
درماتیت تماسی آلرژیک موضعی در یک منطقه خاص را می توان با کرم های استروئیدی موضعی مانند تریامسینولون 0.1٪ یا کلوبتازول 0.05٪ درمان کرد. اگر بیش از 20 درصد از پوست شما تحت تأثیر قرار گرفته باشد، اغلب به داروهای استروئیدی خوراکی مانند پردنیزون نیاز است. آنها می توانند درد و التهاب را در عرض 12 تا 24 ساعت کاهش دهند.
پردنیزون خوراکی به طور کلی باید در طی دو تا سه هفته کاهش یابد تا از درماتیت برگشتی که با قطع ناگهانی دارو عود می کند، جلوگیری شود. اگر برای کاهش خارش ناشی از درماتیت تماسی آلرژیک موثر نیستند، آنتی هیستامین های بنادریل و ویستاریل ممکن است برخی علائم را تسکین دهند.
درماتیت دیسیدروتیک
درماتیت دیسیدروتیک نوعی اگزما است که باعث ایجاد تاولهای کوچک پر از مایع روی دستها و پاهای شما میشود که باعث ترک خوردن، پوسته شدن پوست میشود.
این عارضه میتواند به دلایل مختلف از جمله درماتیت آتوپیک، درماتیت تماسی آلرژیک، واکنش آلرژیک سیستمیک، عفونت قارچی، تعریق بیش از حد به نام هیپرهیدروزیس یا به عنوان یک عارضه جانبی درمان با ایمونوگلوبولین داخل وریدی ایجاد شود. علت دقیق درماتیت دیسیدروتیک به طور کامل شناخته نشده است.
علائم و نشانه های درماتیت دیسیدروتیک
تاول های درماتیت دیسیدروتیک می توانند خارش دار یا دردناک باشند، اما معمولاً با گذشت زمان و با خشک شدن تاول ها و کنده شدن و افتادن پوست برطرف می شوند.
تشخیص، پیشگیری و درمان درماتیت دیسیدروتیک
درماتیت دیسیدروتیک را می توان توسط پزشک مراقبت های اولیه یا متخصص پوست بر اساس ظاهر فیزیکی پوست و علائم تشخیص داد. آزمایش پچ ممکن است برای بررسی اینکه آیا شما به یک ماده خاص حساسیت دارید یا خیر انجام شود.
درماتیت دیسیدروتیک را می توان با اجتناب از قرار گرفتن در معرض محرک های شناخته شده و درمان با استروئیدهای موضعی یا خوراکی کنترل کرد.
نورودرماتیت
نورودرماتیت نوعی اگزما است که باعث ایجاد لکه های ضخیم، خشک و چرمی پوستی می شود که باعث خارش می شود. این بیماری شبیه درماتیت آتوپیک است و اغلب در اثر استرس یا انواع دیگر اگزما ایجاد می شود.
علائم و نشانه های نورودرماتیت
لکههای پوستی ناشی از نورودرماتیت میتوانند در هر جایی از بدن ایجاد شوند، اما بیشتر روی بازوها، پاها، شانهها، آرنجها، مچ پا، دستها و مچ دست ایجاد میشوند.
گاهی اوقات صورت و ناحیه تناسلی شما نیز ممکن است تحت تأثیر قرار گیرد. خارش می تواند تشدید شود یا کلا علائمش از بین برود و می تواند در میزان شدت متفاوت باشد. نورودرماتیت همچنین می تواند باعث درد و ریزش مو در صورت آسیب دیدن پوست سر شود.
تشخیص، پیشگیری و درمان نورودرماتیت
در حالی که علت نورودرماتیت ناشناخته است، خارش اغلب در زمان افزایش استرس، اضطراب یا افسردگی شروع می شود یا بدتر می شود. حتی زمانی که دوره های استرس متوقف می شود، خارش می تواند ادامه یابد.
مدیریت موثر استرس می تواند به پیشگیری و کاهش شدت علائم نورودرماتیت کمک کند. نورودرماتیت به ندرت بدون درمان بهبود می یابد و به درمان با استروئیدهای موضعی، آنتی هیستامین های خوراکی و محصولاتی مانند مرطوب کننده ها و قطران زغال سنگ برای کاهش قرمزی، تورم، خارش، درد و خشکی پوست نیاز دارد.
بیشتر بدانید: بین اگزما و اضطراب رابطه ی نزدیکی وجود دارد
درماتیت نومولار
درماتیت نومولار که گزمای دیسکوئید نیز نامیده می شود، باعث ایجاد لکه های گرد سکه ای شکل و خارش دار در پوست می شود. این بیماری بیشتر در بازوها و پاها رخ می دهد، اما می تواند دست ها، پاها یا بدن را نیز درگیر کند. به دلیل ظاهر گرد، می توان آن را با پسوریازیس اشتباه گرفت.
در حالی که علت درماتیت نومولار ناشناخته است، اغلب در افرادی با پوست خشک که نفوذپذیری پوست در برابر آلرژن ها افزایش می یابد، رخ می دهد. درماتیت نومولار همچنین با درمان اینترفرون و ریباویرین برای درمان هپاتیت C و داروهای مهارکننده فاکتور نکروز تومور که برای درمان بیماریهای خودایمنی استفاده میشود، مرتبط است .
علائم و نشانه های درماتیت نومولار
برجستگی های ریز و زخم های تاول مانند ممکن است پس از آسیب رساندن به پوست ظاهر شوند. برای مثال، خراش در پشت یک زانو میتواند باعث ایجاد برجستگیهای اگزمای نومولار در پشت هر دو زانو شود.
اگر رنگ پوست تیره تری دارید، ممکن است لکه های شما قهوه ای به نظر برسند.همچنین می توانند روشن تر از رنگ پوست طبیعی شما به نظر برسند.در پوست های روشن تر، لکه ها معمولا صورتی یا قرمز هستند. صرف نظر از رنگ، این تکه های برجسته (و اغلب پوسته پوسته) می توانند هفته ها یا ماه ها باقی بمانند.
تشخیص، پیشگیری و درمان درماتیت نومولار
درماتیت نومولار اغلب خود به خود بهبود می یابد یا با درمان موضعی استروئیدی بهبود می یابد. از آنجا که می تواند با سایر اشکال اگزما همراه باشد، این شرایط باید ابتدا برای کمک به کاهش علائم درمان شوند.
برای پیشگیری و درمان درماتیت نومولار، مدیریت باید روی مرطوب کردن منظم پوست با نرم کننده های غلیظ و اجتناب از فعالیت هایی که پوست شما را خشک و تحریک می کند، مانند دوش گرفتن طولانی مدت با آب گرم، استفاده از صابون ها و پاک کننده های قوی و پوشیدن لباس های تنگ، تمرکز کند. آنتی هیستامین هایی مانند بنادریل و ویستاریل می توانند به تسکین خارش کمک کنند.
درماتیت سبورئیک
درماتیت سبورئیک در اثر واکنش التهابی پوست در پاسخ به مخمر مالاسزیا ایجاد می شود. درماتیت سبورئیک بیشتر در آب و هوای سرد و خشک و در دوره های استرس رخ می دهد.
علائم و نشانه های درماتیت سبورئیک
درماتیت سبورئیک باعث ایجاد لکه های خارش دار، پوسته پوسته در مناطقی از پوست می شود که حاوی غدد چربی زیادی هستند. این نواحی شامل پوست سر، صورت، سینه، پشت، زیر بغل و کشاله ران است.
تشخیص، پیشگیری و درمان درماتیت سبورئیک
این بیماری معمولاً از طریق معاینه فیزیکی قابل تشخیص است. با این حال، اگر وضعیت شما با درمان بهتر نشد، ممکن است متخصص پوست شما بیوپسی پوست را برای رد سایر بیماری ها انجام دهد.
درماتیت سبورئیک با داروهای ضد قارچ موضعی مانند کتوکونازول برای نواحی آسیب دیده صورت و بدن درمان می شود. برای شوره سر ناشی از درماتیت سبورئیک، شامپو شوره سر بدون نسخه حاوی سولفید سلنیوم، پیریتیون روی یا قطران زغال سنگ می تواند به حداقل رساندن پوسته پوسته شدن پوست سر کمک کند.
شامپوی ضد قارچ حاوی کتوکونازول را نیز می توان حداقل دو تا سه بار در هفته برای مدیریت طولانی مدت تا زمانی که علائم فروکش کرد استفاده کرد.
درماتیت استاز
درماتیت استاز یک بیماری پوستی است که در درجه اول ساق پاهای بیماران 65 سال و بالاتر را تحت تاثیر قرار می دهد. درماتیت استاز عمدتاً ناشی از نارسایی مزمن وریدی و فشار خون وریدی است که منجر به گردش خون ضعیف و کاهش بازگشت خون از پاها به قلب می شود.
- نارسایی مزمن وریدی زمانی اتفاق میافتد که رگهای پا اجازه نمیدهند خون به سمت قلب شما برگردد. به طور معمول، دریچه های رگ های شما مطمئن می شوند جریان خون به درستی به قلب شما برسد. با این حال، هنگامی که این دریچه ها به خوبی کار نمی کنند، خون نیز می تواند به سمت عقب جریان یابد.این می تواند باعث جمع شدن خون در پاهای شما شود.
علائم و نشانه های درماتیت استاز
ضایعات پوستی درماتیت استازی تمایل زیادی به خارش دارند که می تواند خطر عفونت های پوستی را به دلیل خاراندن مزمن افزایش دهد. لکه های تغییر رنگ درماتیت استاز اغلب روی رگ های واریسی (وریدهای بزرگ، پیچ خورده) رخ می دهد و درماتیت استازی بیشتر احتمال دارد افرادی را که بی تحرک هستند، اضافه وزن دارند، برای مدت طولانی می نشینند یا می ایستند، مشکلات قلبی دارند یا احتمال لخته شدن خون دارند، تحت تاثیر قرار دهد.
تشخیص، پیشگیری و درمان درماتیت استاز
یک متخصص پوست می تواند بر اساس ظاهر فیزیکی پوست شما و علائم گزارش شده، درماتیت استازی را تشخیص دهد. سونوگرافی داپلر از پاهای شما نیز ممکن است برای بررسی گردش خون و بررسی لخته خون یا آسیب رگ خونی انجام شود.
برای جلوگیری از درماتیت استاز، باید از ایستادن یا نشستن طولانی مدت خودداری کنید و به طور منظم در طول روز حرکت کنید تا گردش خون را بهبود بخشد. ورزش های مختلف می توانند به بازگشت جریان خون از پاها به قلب برای بهبود گردش خون کمک کنند، همانطور که پاهای شما را بالاتر از قلب قرار می دهند.
برای کاهش تورم پا، التهاب و خارش ناشی از درماتیت استاز، می توان از استروئیدهای موضعی روی پاهای خود استفاده کرد. پوشیدن جوراب های مخصوص نیز می تواند به بهبود گردش خون کمک کند.












نظر شما